點上方藍字“國際迴圈”關注我們,
然後點右上角“…”選單,選擇“”
復旦大學附屬華山醫院 呂琰琛 薰強
卒中後認知障礙已經成為當今國際卒中研究和干預的熱點。隨著人口老齡化的加劇,卒中後認知障礙發病率日漸增高,給社會和家庭帶來了沉重的經濟負擔。2022國際卒中大會上,一項最新研究探討了卒中後認知功能障礙的決定因素與客觀指標和患者報告結果的關聯,本刊特邀復旦大學附屬華山醫院董強教授深度點評。

腦卒中導致的長期功能障礙異質性很大,除了可以導致不同程度的肢體活動障礙、語言功能障礙,還可引起認知功能的改變,即卒中後認知功能障礙(post-stroke cognitive dysfunction, PSCD)。PSCD是長期預後差的關鍵因素之一。研究發現,超過50%的腦卒中患者會出現認知功能損害[1],其中7.4%~41.3%的患者會發生痴呆[2],這就要求我們識別PSCD的決定性因素,以早期發現高危人群,及時提供個體化干預措施從而改善患者的預後。
除此之外,目前我們常用改良Rankin(mRS)、Barthel指數評價卒中後功能狀態,電話認知功能測試(Telephone Interview for cognitive status, TICS)評價認知功能。上述三個是客觀指標。近些年,患者的主觀感受,即患者自報告的結局指標(Patient-reported outcome measures, PROMs)受到越來越多的重視。基於此,美國麻省總院Lara Oliveira在2022 ISC Late- Breaking Science Oral Abstracts III分會場報告了他們的研究,旨在:1、明確PSCD的臨床預測因素;2、在急性卒中並有3月隨訪的佇列中,明確PROMs與PSCD的相關性。

該研究是一項單中心前瞻性佇列的回顧性分析。自2017年2月至2020年2月,該研究共納入了麻省總院收治的年齡≥18歲,經MRI/CT證實存在急性卒中並且之前未曾被診斷為痴呆的135例患者。入院時NHISS及病前mRS分別被用於評估此次卒中的嚴重程度和卒中前的功能狀態。在卒中後3~6月,對患者進行了電話隨訪,並將mRS、Barthel指數、TICS和PROMIS-10 Global Health作為結局指標。其中PROMIS-10 Global Health反映了患者主觀的心理和身體健康狀況(圖1)。
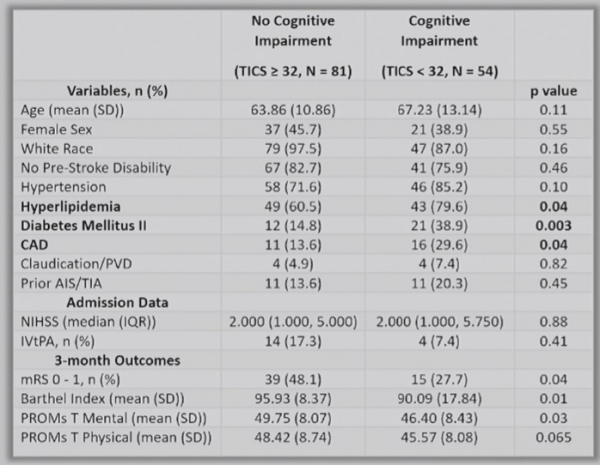
以TICS 32分為界,在隨訪中,54名患者(40%)出現了輕度認知功能障礙或痴呆,相較於認知功能正常的患者(N=81),這些患者在基線時更容易存在高脂血症、糖尿病和冠狀動脈疾病,如表1所示。在卒中後3個月,這些患者的mRS 評分,Barthel指數,PROMs T心理和PROMs T身體評分均低於認知功能正常的患者。
表1.基線特徵
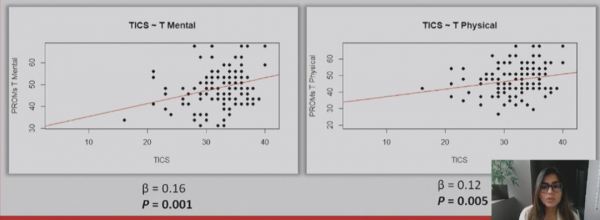
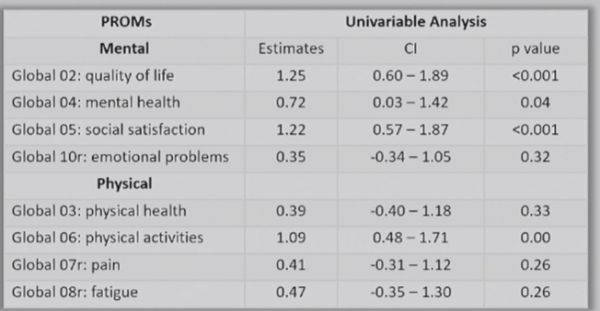
多變數線性迴歸分析顯示,基線時年齡的增加(β=-0.07,P=0.03)和周圍血管疾病(PVD)(β=-3.60,P=0.03)與較低的TICS評分相關。單因素分析時,卒中後3個月不良的功能預後(mRS≥2:β=-2.66,P=0.001)和Barthel指數(β=0.17,P<0.001)與較低的TICS評分相關(表2)。整體的PROMs T心理(β=0.16,P=0.001)和PROMs T健康(β=0.12,P=0.005)評分均與TICS評分相關(圖2)。其中,PROMs T心理的生活質量,心理健康,社會滿足感與PROMs T身體的體力活動評分與TICS評分顯著相關(表3)。
表2.PVD和年齡是PSCE的預測因素
表3.TICS與PROMIS-10亞組相關
綜上,該研究發現基線時年齡的增加和周圍血管疾病是PSCD的臨床預測因素。3月後較差的TICS與較差的功能預後(mRS和BI)以及PROMs相關。較差的TICS與較差的生活質量、心理健康、社會滿足感和體力活動相關,從而提示可將PROMs納入PSCD的結局指標。

本研究明確了PSCD的臨床預測因素,以及發現患者自報告結局指標與PSCD相關。筆者認為本研究也存在一定的侷限性。首先,單中心、小樣本(失訪量大)、回顧性分析的設計,勢必對研究結果的可靠性造成影響。
其次,本研究的隨訪時間為3個月。雖然臨床上超過1/3的腦卒中患者在腦卒中後的前期(≤3個月)出現明顯的認知功能下降
[1]
,但在腦卒中後的後期(>3個月~1年)出現認知功能障礙也很常見。資料顯示,腦卒中後6個月的PSCD發病率高達52%[3],在腦卒中後1年,7%的患者會發生腦卒中後痴呆[4]。再者,本研究發現PROMs與PSCD相關,僅做了單因素分析,mRS、BI在單因素分析時也與PSCD相關,主觀指標如何能提供客觀指標以外更多的資訊或價值,本研究並沒有闡明。
筆者去年底獲批科技部“十四五”國家重點研發計劃資助,期望在未來三年建立血管性認知障礙的生物標誌物譜系評價體系,實現智慧診療。
參考文獻:(上下滑動檢視更多)
[1]Gottesman RF, Hillis AE. Predictors and assessment of cognitive dysfunction resulting from ischaemic stroke. Lancet Neurol. 2010 Sep;9(9):895-905.
[2]Pendlebury ST, Rothwell PM. Prevalence, incidence, and factors associated with pre-stroke and post-stroke dementia: a systematic review and meta-analysis. Lancet Neurol. 2009 Nov;8(11):1006-18.
[3]Liu Y, Chen H, Zhao K, He W, Lin S, He J. High levels of plasma fibrinogen are related to post-stroke cognitive impairment. Brain Behav. 2019 Oct;9(10):e01391.
[4]Mijajlović MD, Pavlović A, Brainin M, Heiss WD, Quinn TJ, Ihle-Hansen HB, Hermann DM, Assayag EB, Richard E, Thiel A, Kliper E, Shin YI, Kim YH, Choi S, Jung S, Lee YB, Sinanović O, Levine DA, Schlesinger I, Mead G, Milošević V, Leys D, Hagberg G, Ursin MH, Teuschl Y, Prokopenko S, Mozheyko E, Bezdenezhnykh A, Matz K, Aleksić V, Muresanu D, Korczyn AD, Bornstein NM. Post-stroke dementia - a comprehensive review. BMC Med. 2017 Jan 18;15(1):11.
專家簡介
董強教授
主任醫師、博士生導師
上海領軍人才、上海市十佳公共衛生工作者
復旦大學附屬華山醫院神經內科主任
國家神經疾病醫學中心(華山)副主任
中華醫學會神經病學分會副主任委員、中國卒中學會副會長
上海市醫學會神經內科專委會主任委員、上海市醫師協會神經內科醫師分會會長
上海市神經系統疾病臨床醫學中心主任、上海市神經內科質控中心主任
上海卒中學會常務副會長
(來源:《國際迴圈》編輯部)
版
權
聲
明
凡原創文章版權屬《國際迴圈》所有。歡迎個人轉發分享。其他任何媒體、網站如需轉載或引用本網版權所有之內容須在醒目位置處註明“轉自《國際迴圈》”