59歲的Belle,走路無力、脖子痛,
一度考慮為頸椎病,後檢查發現竟是
下腦幹枕骨大孔區
長了雞蛋大小的腦膜瘤,
腫瘤佔據了90%以上的可用空間,
且腫瘤附近血運非常豐富,
包裹重要血管椎動脈,
嚴重壓迫腦幹延髓,
幾乎堵住第四腦室,
病情危急,如果腫瘤持續壓迫腦幹,
或者手術稍有不慎,
隨時可能呼吸心跳停止死亡。
醫學上將枕骨大孔區腫瘤稱為
顱底腫瘤當中的“難中之難”
而腦幹更是“生命禁區”,
要在“生命禁區”附近動刀,
無疑是在刀尖上“跳舞”。
INC德國巴特朗菲教授從容應對,
妙手“拆炸彈”,不僅守護了患者的生命,
更是保障了患者長期的生活質量,
且術後12年無復發!
圖:INC巴特朗菲教授導師Seeger教授手繪枕骨大孔區
頸部疼痛以為“頸椎病”,原來是大腦長了腫瘤
Belle用“有滋有味”來描述她的生活。和丈夫定居在新加坡,婚姻幸福,家庭美滿,擁有一家建築和房地產企業,一對子女均從國外留學歸來。他們一起經營著自己的公司,共同期許著即將到來的美好晚年生活,從未想到Belle會遭遇腦瘤這個“惡魔”。
“生活雖然有些忙碌,但是一切都是朝著計劃的方向前進”,Belle一直反思自己的病程為何嚴重到今天這個地步。“唯一揮之不去的健康問題是持續一年多的頸部疼痛。”頸部疼痛,身邊很多人都有這個小毛病,加上年紀也大了,且常規體檢也未發現嚴重問題。因此,Belle一直把它當做是“頸椎病”,進行頸部按摩以及針灸治療。每次理療之後症狀雖然不能完全緩解,但是脖子會舒服很多,這樣持續了一年多。
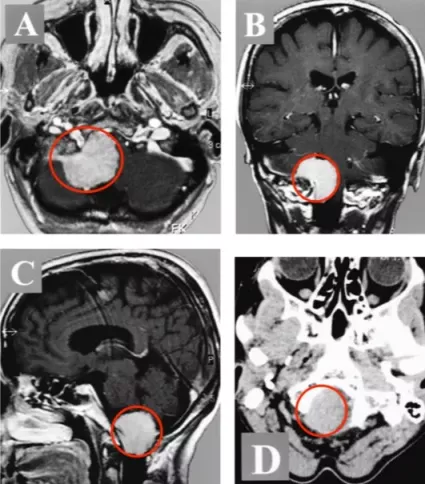
一年後的一個晚上,當Belle出現走路乏力、雙腳抬不起來時,一切都變了。她差點摔倒在地,但幸運的是,家人在她摔倒前抓住了她。他們開始意識到這病沒那麼簡單,不查不知道,一查嚇一跳,最終發現原來引起上述症狀的罪魁禍首不是什麼頸椎病,而是在枕骨大孔區區長了一個腫瘤-腦膜瘤(圖1)。雖然腦膜瘤90%以上都是良性腫瘤,但其生長的部位實在是太要命了,腫瘤位於下腦幹枕骨大孔區,並嚴重壓迫和推擠腦幹延髓。加上腫瘤發現的太晚了,體積巨大,導致下腦幹在枕骨大孔處被最大限度地壓縮,腫瘤佔據了90%以上的可用空間。
圖1:術前MR顯示枕骨大孔區巨大腦膜瘤,壓迫腦幹、頸髓。
枕骨大孔腦膜瘤早期為什麼易誤診?枕骨大孔區腦膜瘤患者初始症狀不明顯,患者多出現頸枕部的疼痛,頸部活動或者咳嗽等用力動作時均可誘發或加重症狀,臨床上常與頸椎病等相混淆。而且其症狀表現多樣,且大多數患者當腫瘤體積發展較大時才出現較重的臨床表現,故早期常被誤診或漏診。在Belle的病史中,她不曾重視的頸椎疼痛或許就是腦瘤的早期症狀。大意使Belle失去了早期診斷腦膜瘤的機會。
充滿挑戰的枕骨大孔區手術,找到一線希望
Belle被告知,需要進行開顱手術來切除腫瘤。醫生直言不諱地描述了腫瘤手術的複雜性。枕大孔區腫瘤由於病變位置深在,臨近腦幹、頸髓、椎動脈、後組顱神經等重要組織、血管、神經結構,是生命中樞所在,血運非常豐富,術前隨時可能呼吸心跳停止死亡,死神隨時會來敲門。而術中任何一個微小的閃失都有可能使患者非死即殘。故位於該區,特別是腦幹腹側腫瘤的治療一直是神經外科醫生面臨的挑戰之一。聽到這樣一番話後,她哭著和丈夫擁抱在一起。面面相覷後,他們知道這不是他們想要找的醫生。
圖:枕骨大孔區周邊的重要顱神經及血管解剖。
該區域手術旨在不損害病人遠期生活質量的前提下儘量做到全切除腫瘤。手術難度大,風險高,需要手術醫師具有豐富神經外科解剖知識、嫻熟的手術技巧及豐富的手術經驗。所幸,醫生朋友為她推薦了世界神經外科聯合會WFNS主席巴特朗菲教授,其在腦幹腫瘤、顱底手術等領域的實力享譽全世界,透過INC遠端諮詢巴教授後,得知可以隨時安排入院為其進行安全全切手術。Belle一家人重新看到了希望,如果手術成功,那麼這就是“新生”,一家人隨即飛往德國。
德國手術全程順利,成功安全全切腫瘤
巴教授採取了左側臥位遠外側入路全切腫瘤,讓Belle置於左側側位,頭部輕微彎曲並旋轉到右側。手術術中應用軀體感覺和聽覺誘發電位的連續監測。枕下旁側骨瓣開顱延伸至遠側乙狀竇、C1半椎板切除術,枕骨大孔的背外側邊緣逐漸被魔鑽磨除,術中並對腦幹和脊髓進行了精心保護。
術後CT和MR,顯示腫瘤及其被腫瘤侵犯的骨質都切除,腫瘤全切,Simpson一級切除。
術後無需放化療,12年未復發
術後Belle沒有新發神經功能缺損,在術後第二天開始肢體活動,進行康復。雖然仍有輕微的頸部疼痛,但是很快就好轉、消失。幸運的是,沒有出現任何相關手術併發症,特別是沒有腦脊液漏出或脊柱不穩定。術後計算機斷層掃描(CT)和磁共振成像(MRI)分別顯示了部分骨切除和腫瘤全切,術後傷口美觀,也沒有剃除全部頭髮。由於腫瘤全切,Belle未行放化療,術後12年未見覆發,生活如常,對手術效果非常滿意,他們還迎來了第一個可愛的孫子。
經此一役,Belle和丈夫明白了對於他們這個年紀什麼才是生活中真正重要的。他們每年旅行之餘,仍然堅持定期檢查身體。“對於巴特朗菲教授,我萬分感激!他不僅救了我的命,還讓我可以恢復正常的生活,我可以含飴弄孫,也可以到處旅行。現在的每一天都是生命送給我的禮物!”
枕骨大孔區腦膜瘤的手術策略
世界神經外科聯合會WFNS教育委員會主席德國Helmut Bertalanffy(巴特朗菲,國內患者稱“巴教授”)對於枕骨大孔區腦膜瘤這類的疑難腦瘤全切手術極為擅長,他曾為眾多疑難病患詳細答疑解惑,提供安全的手術切除和術後治療建議,基於病人病情、期望及綜合條件等為他們指明瞭後續的治療方向。對於枕骨大孔區腦膜瘤,他曾在學術會議上分享其成功手術經驗和治療案例。主要包括枕骨大孔區腦膜瘤的解剖結構、手術策略、成功案例剖析,其中79.7%完全切除,沒有顱脊不穩、死亡等併發症。
臨床治療:手術方式及入路的選擇
枕骨大孔區腦膜瘤的治療以外科手術為常用。考慮到腫瘤體積較小時,手術操作空間相對更小,而且該區域的手術術後出現神經功能的併發症往往較為嚴重,對於一些無症狀的或者老年伴有輕微症狀的患者,有學者建議可保守觀察或行伽馬刀或者射波刀放療。
手術方式的選擇一直是神經外科醫生長期以來爭論的焦點,目前臨床較為常用的就是遠外側入路和枕下後正中入路,根據腫瘤的分型,位於背側的腫瘤通常選用後正中入路,位於延髓前方或者側方的腫瘤,較為普遍接受的是使用遠外側入路,近年來也有學者提出使用後正中入路也可以安全有效的進行腹側及腹外側枕骨大孔區腦膜瘤的切除。手術入路的選擇依賴於腫瘤的分型,腫瘤的分型臨床中常主要以腫瘤部位以及與椎動脈的關係為參考。
枕下後正中入路:枕下後正中入路選擇垂直的中線切口,切口長度足夠腫瘤暴露,必要時可行枕部顱骨切除以及必要的寰樞椎椎板切除,該入路一般不涉及椎動脈的顯露,相對簡單,解剖結構對於神經外科醫生而言相對熟悉,且組織解剖的損傷相對較小,能夠獲得直視下視野。
遠外側入路:位於腦幹腹側面及腹外側面的枕骨大孔區腦膜瘤,遠外側入路能夠更好地的提供手術視野,更好地進行後組顱神經、腦幹及椎動脈的顯露。目前較常使用的切口可分為直切口,“S”型切口、倒“L”,型切口、倒“U”型切口等。枕下肌肉共分為三層,深層的肌肉構成枕下三角,椎動脈從此穿過,遠外側入路涉及枕鱗,乳突、枕髁、頸靜脈結節、舌下神經管、寰椎後弓、樞椎棘突和椎板等骨質結構,為了更好地顯露前方及側方的腫瘤,我們往往需要摩擦骨質結構避免牽拉腦幹獲得足夠術野,一般術中常規咬除腫瘤側寰椎後弓1-1.5cm,找到椎動脈走形方向,必要時進行牽拉,椎動脈的移位可以給枕骨大孔區腦膜瘤提供必要的手術視野。
對於枕髁的磨除與否及磨除多少以及其顱頸區域穩定性的話題一直都有爭議,一直是多年來神經外科醫生探討的焦點。對於腹側面腫瘤,根據腫瘤的暴露情況及椎動脈的走形,根據需要磨除部分枕髁,磨除枕髁可獲得更大的水平暴露距離同時降低手術深度。有學者提出切除範圍大於50%時會造成顱頸失穩,需行枕頸融合手術。最近研究顯示“關節保留”的枕髁切除大於75%才會影響到顱頸穩定。合適的入路選擇以及紮實的解剖基礎、嫻熟的顯微神經外科技術是手術成功的必要保證。