雙鏡聯合
精準診治
近日,我院內鏡室應用超聲內鏡與放大內鏡技術,對結腸多發側向發育型腫瘤老年患者,實施了內鏡下微創切除手術。
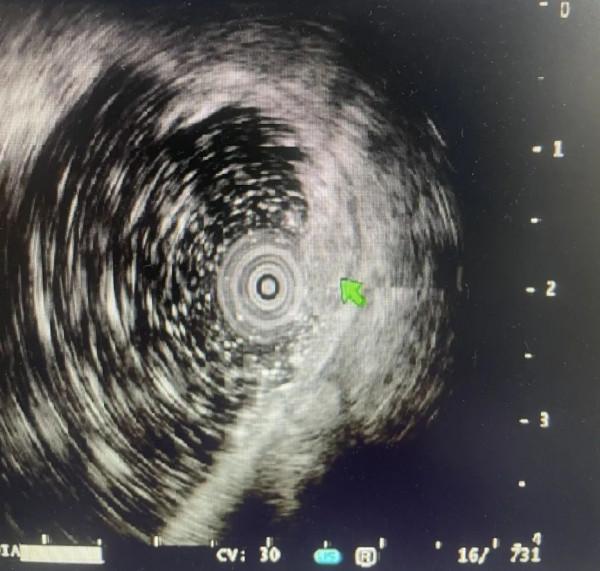
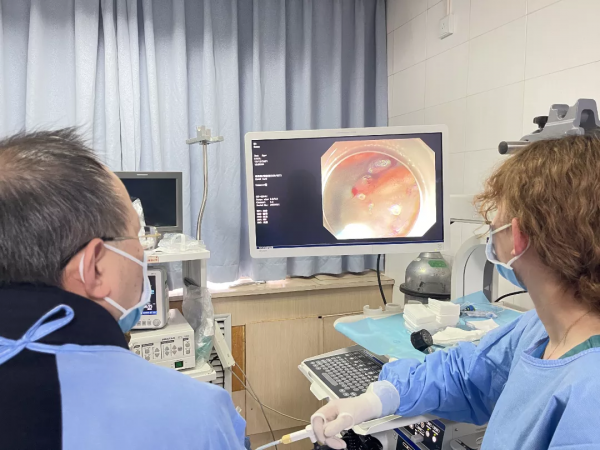
患者王XX,女,71歲,結腸鏡體檢時發現結腸多發腺瘤性息肉,其中直腸、直乙交界部各有一枚近2cm的側向發育型腫瘤(LST)。胃鏡室韋斌主任運用放大內鏡、色素內鏡、超聲內鏡等多種聯合方法進行術前的評估,運用超聲內鏡技術對病變浸潤範圍及深度做出初步判斷,病灶有行消化道黏膜下剝離術(ESD)適應症。但患者有長期高血壓、冠心病室性心律失常、預激綜合徵等多種心血管病史。其中,術前24小時Holtert提示還有發生R On T的風險。胃鏡室韋斌主任術前多次與家屬溝通,幹部消化科楊華副主任醫師也及時請心血管會診,並請麻醉科翟寶利副主任醫師進行術前麻醉風險評估後行氣管插管麻醉、微創手術全程心電監護下進行。內鏡手術過程包括病灶標記、粘膜下注射,切開,剝離等幾個環節,最後多枚鈦夾夾閉創面,手術耗時2小時,順利完成。
結腸側向發育型腫瘤(Lateerally spreading tumor,LST)最早由上世紀八十年代日本著名內鏡專家工藤進英教授命名。實際屬於是一種特殊型別的大腸腫瘤,與大腸癌的發生相關,日本曾報道的此類病變癌變機率大約為8-52%。
超聲內鏡檢查對LST主要判斷病灶是否已有惡變,以及浸潤範圍及深度有一定參考價值。大腸壁在超聲內鏡下分5層,一旦突破第三層,均說明有粘膜下層的侵犯。這對於決定外科手術還是內鏡下治療有意義。
由於大腸側向發育型腫瘤(LST)生長方式的特殊性,對於良性的LST或區域性癌變的病灶,如侷限於粘膜肌層以內,可以考慮內鏡切除。ESD既是微創手術,但也存在一定的風險,其主要併發症是大出血和腸穿孔。
隨著與時俱進的現代化消化內鏡技術的發展,我院內鏡室在學科帶頭人帶領下,從學術地位到業務技術不斷提升,我們會不斷努力造福更多的患者。