一、定義
1、感染性心內膜炎(IE )為心臟內膜表面的微生物感染,伴贅生物形成。
2、贅生物為大小不等、形狀不一的血小板和纖維素團塊,內含大量微生物和少量炎症細胞,瓣膜為最常受累部位。
3、分類
(1)、根據病程可將 IE 分為急性和亞急性;
(2)、根據獲得途徑可分為社群獲得性 IE 、醫療相關性 IE (院內感染和非院內感染)和經靜脈毒品濫用者IE ;
(3)、根據瓣膜材質可將 IE 分為自體瓣膜心內膜炎和人工瓣膜心內膜炎。
二、病因與發病機制
1、IE 的主要病原微生物是鏈球菌和金黃色葡萄球菌;
2、急性者主要是由金黃色葡萄球菌引起,少數由肺炎球菌、淋球菌、 A 族鏈球菌和流感桿菌所致;
3、亞急性者主要由草綠色鏈球菌引起,其次為D 族鏈球菌(牛鏈球菌和腸球菌)、表皮葡萄球菌等;
4、其感染主要侵犯已有病變的心臟瓣膜,其次為有先天性缺損的心內膜;
5、IE 發病主要與以下因素有關:
(1)、瓣膜內皮細胞受損:
①正常瓣膜內皮細胞可抵抗血液迴圈中的細菌黏附,防止感染形成;
②、血液湍流、導管損傷、炎症及瓣膜退行性病變等可引起瓣膜內皮損傷,使內皮下基質蛋白暴露、組織因子釋放,利於血小板及纖維蛋白等聚集在此處內膜上,形成血栓及贅生物;
③、贅生物碎片脫落後至周圍動脈和(或)任何器官可引起梗死、贅生物越大、活動性越強,造成梗死的危險性也就越高。
(2)、短暫菌血症:各種感染或細菌寄居的面板黏膜的創傷導致暫時性菌血症,迴圈中的細菌定居在無菌性贅生物上即可發生心內膜炎。
三、臨床表現
1、發熱
(1)、最常見的症狀;
(2)、可出現弛張性低熱,一般不超過39℃,午後和晚上高熱,常伴有頭痛、背痛和
肉關節痛;
(3)、急性者呈暴發性敗血症過程,可有高熱寒戰。
2、心臟雜音
病理性雜音,可由基礎心臟病和贅生物的形成、脫落以及跟織壞死引起心臟瓣膜穿孔或腱索斷裂所致。
3、周圍體徵
(1)、瘀點:可出現在任何部位,以鎖骨以上面板、口腔黏膜和瞼結膜多見;
(2)、指(趾)甲下線狀出血;
(3)、Osler 結節:在指(趾)墊出現的豌豆大的紅或紫色痛性結節;
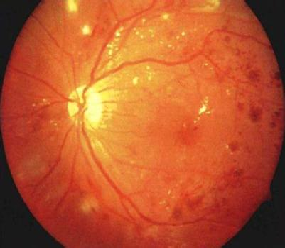
(4)、Roth 斑:為視網膜的卵圓形出血斑,中心呈白色;
(5)、Janeway損害:為手掌和足底處直徑1~4mm的無痛性出血紅斑。
4、動脈栓塞
(1)、贅生物碎片脫落可導致栓塞;
(2)、可發生於機體的任何部位,常見於腦、心臟、脾、肺、腎、腸繫膜和四肢。
5、感染的非特異性症狀
(1)、貧血;(2)、脾大。
6、併發症
(1)、心臟併發症:心力衰竭為最常見併發症,其次可見心肌膿腫、急性心肌梗死、心肌炎和化膿性心包炎等。
(2)、細菌性動脈瘤:受累動脈依次為近端主動脈、腦、內臟和四肢動脈,一般見於病程晚期,多無症狀。
(3)、遷移性膿腫:常發生於肝、脾、骨髓和神經系統。
(4)、神經系統併發症:神經系統受累的表現,如出現腦栓塞、腦細菌性動脈瘤、
腦出血、中毒性腦病、腦膿腫和化膿性腦膜炎等。
(5)、腎臟併發症:包括腎動脈栓塞和腎梗死、腎小球腎炎、腎膿腫等。
四、實驗室及其他檢査
1、血培養 是最重要的診斷方法,藥物敏感試驗可為治療提供依據。
2、尿液檢査
(1)、可見鏡下血尿和輕度蛋白尿,肉眼血尿提示腎梗死;
(2)、紅細胞管型和大量蛋白尿提示瀰漫性腎小球性腎炎。
3、血液檢查
(1)、血常規檢査進行性貧血較常見,白細胞計數正常或輕度升高,分類計數中性粒細胞輕度左移;
(2)、紅細胞沉降率升高。
4、免疫學檢查
(1)、25%的病人可有高丙種球蛋白血癥;
(2)、80%病人可出現迴圈中免疫複合物,病程6周以上的亞急性病人中50%類風溼因子陽性。
5、超聲心動圖
(1)、可發現贅生物、瓣周併發症等支援心內膜炎的證據,幫助診斷 IE ;
(2)、經胸超聲心動圖(TE )可檢出50%~75%的贅生物;
(3)、經食管超聲心動圖(TEE )診斷 IE 的敏感性為90%~100%。
6、其他
(1)、胸部×線檢查可瞭解心臟外形、肺部表現等;
(2)、心電圖可發現急性心肌梗死或心律失常等;
(3)、聚合酶鏈反應是利用分子生物學技術對 DNA 進行提純、放大,能夠確定是否有致病菌的存在,是目前鑑別血培養陰性的心內膜炎的唯一方法。